Indice
Che cosa sono le alopecie cicatriziali?
Le alopecie cicatriziali sono malattie in cui i capelli caduti non possono più ricrescere per distruzione definitiva dei follicoli piliferi: le chiazze senza capelli sono definitive.
La causa del danno cicatriziale ai follicoli piliferi può essere un trauma chimico o meccanico, come per esempio un'ustione al cuoio capelluto (Fig. 1) o un intervento chirurgico (alopecie cicatriziali secondarie) oppure, più di frequente, è una malattia infiammatoria che colpisce il cuoio capelluto e distrugge i follicoli (alopecie cicatriziali primitive).
Le alopecie dovute a traumi o a ustioni (alopecie cicatriziali secondarie) sono localizzate nell'area danneggiata e sono stabili nel tempo.
Le alopecie cicatriziali primitive, invece, sono caratterizzate da una infiammazione cronica che ha un decorso lungo e progressivo, e, se non trattata, evolve con allargamento dell'area cicatriziale e comparsa di nuove aree. Per questo è molto importante riconoscere il tipo di alopecia cicatriziale per impostare precocemente un trattamento corretto ed evitare un peggioramento.
La caratteristica comune a tutte le alopecie cicatriziali, indipendentemente dalla loro causa, è la presenza di un cuoio capelluto assottigliato e atrofico senza osti follicolari visibili. Questo aspetto, che a volte è visibile anche ad occhio nudo, ma è facilmente identificabile con l'uso del dermatoscopio (Fig. 2), permette immediatamente al dermatologo di capire se la chiazza priva di capelli è di tipo cicatriziale o no. L'osservazione delle altre caratteristiche associate alla cicatrice, la storia clinica del paziente e, a volte, l’esame istologico, permettono di chiarire di che tipo di alopecia si tratta.
E sempre però importante chiarire al paziente che lo scopo dei trattamenti è quello di evitare una progressione dell'alopecia, ma non di fare ricrescere i capelli dove sono caduti.
Quali sono i pazienti più frequentemente affetti da alopecie cicatriziali primitive?
Sono paziente adulti, con una localizzazione prevalente della regione del vertice. Negli ultimi anni però alcune forme di alopecia cicatriziale si stanno notando anche nei bambini e negli adolescenti.
Quali sono le alopecie cicatriziali primitive più comuni?
Ne esistono diverse forme, con aspetti clinici e tricoscopici diversi e differente evoluzione e terapia. La alopecia cicatriziale più frequente è il lichen plano pilare, seguita dalle follicoliti decalvanti, dal lupus eritematoso discoide e dalla cellulite dissecante.
Il lichen planopilare (LPP)
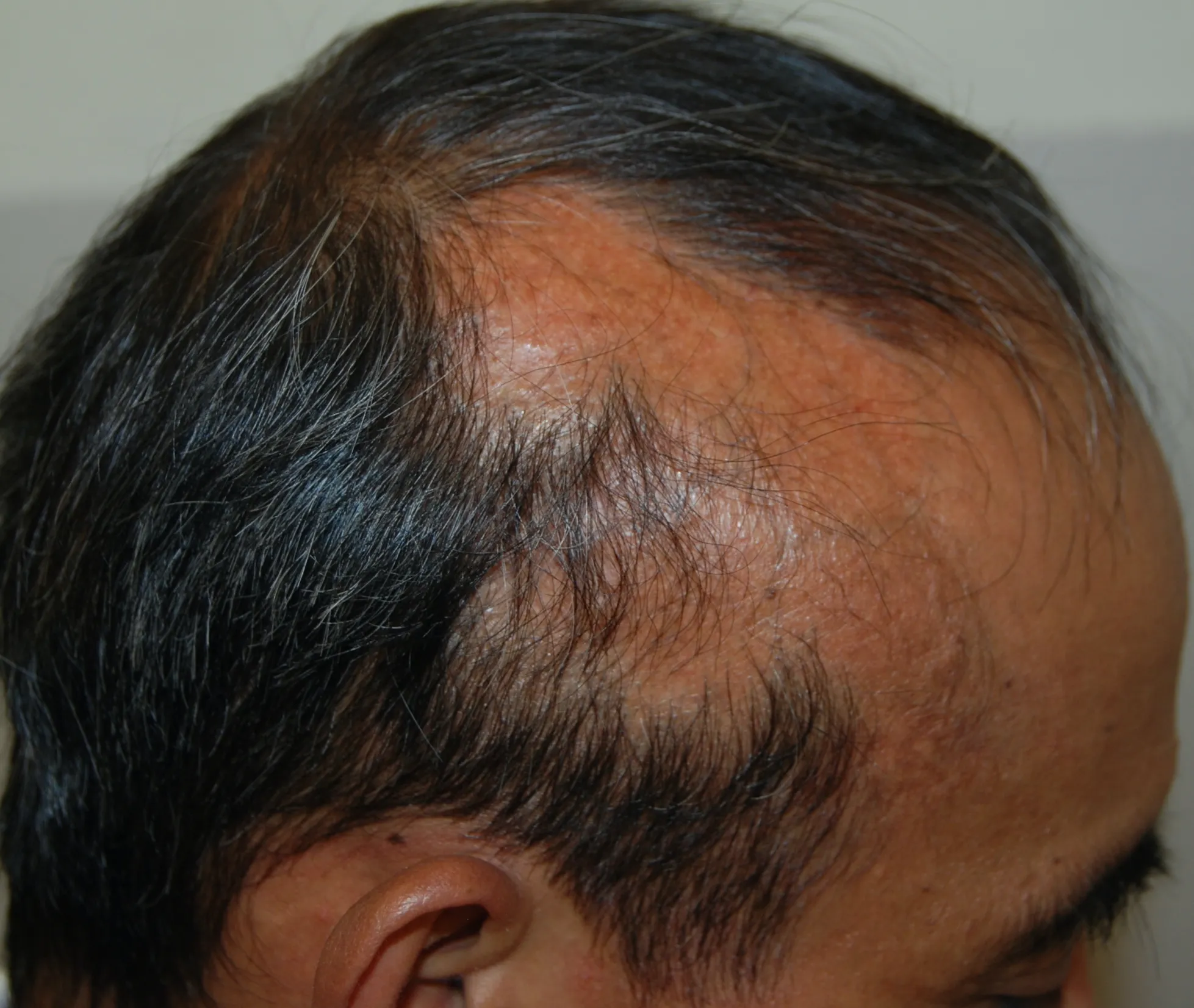
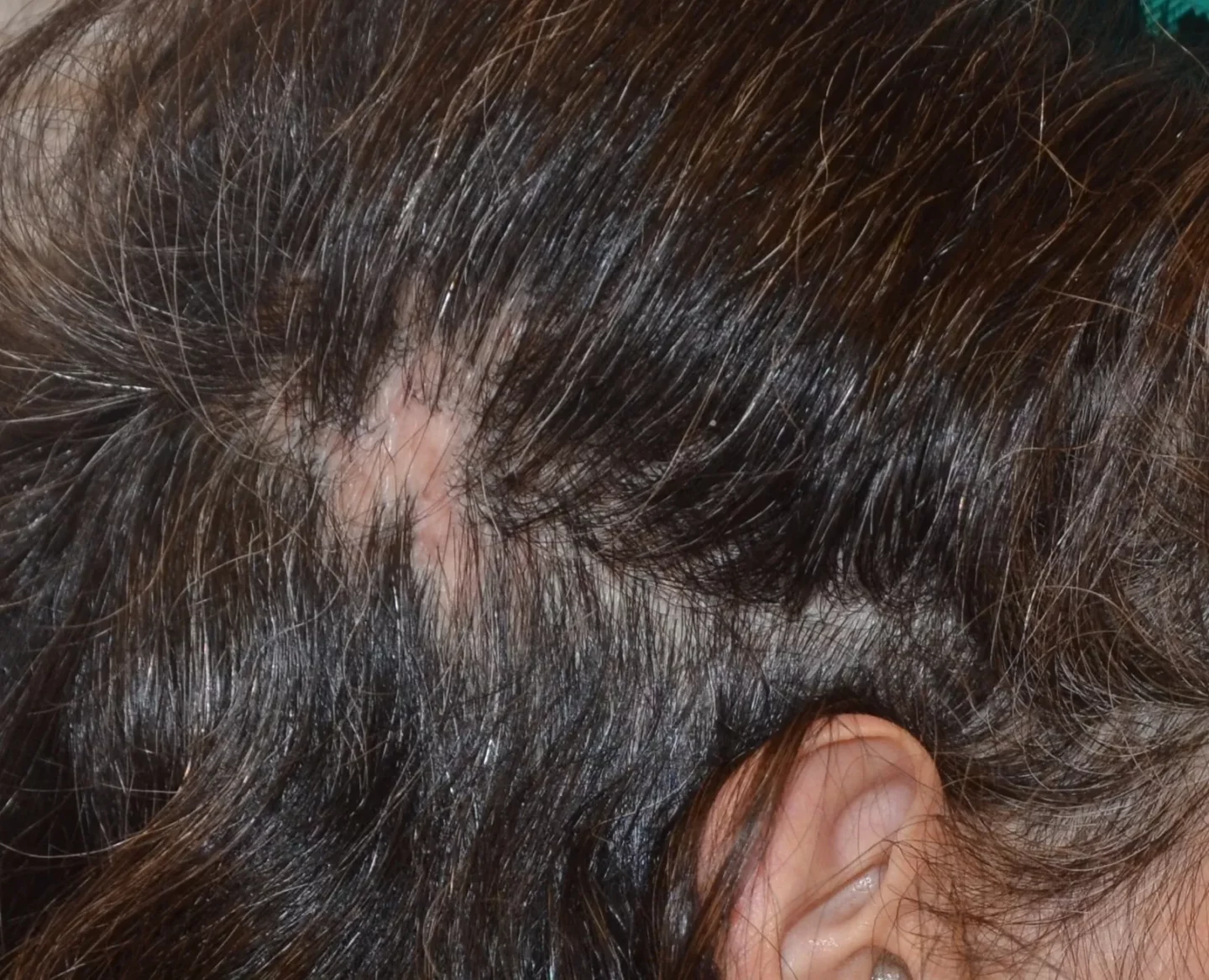
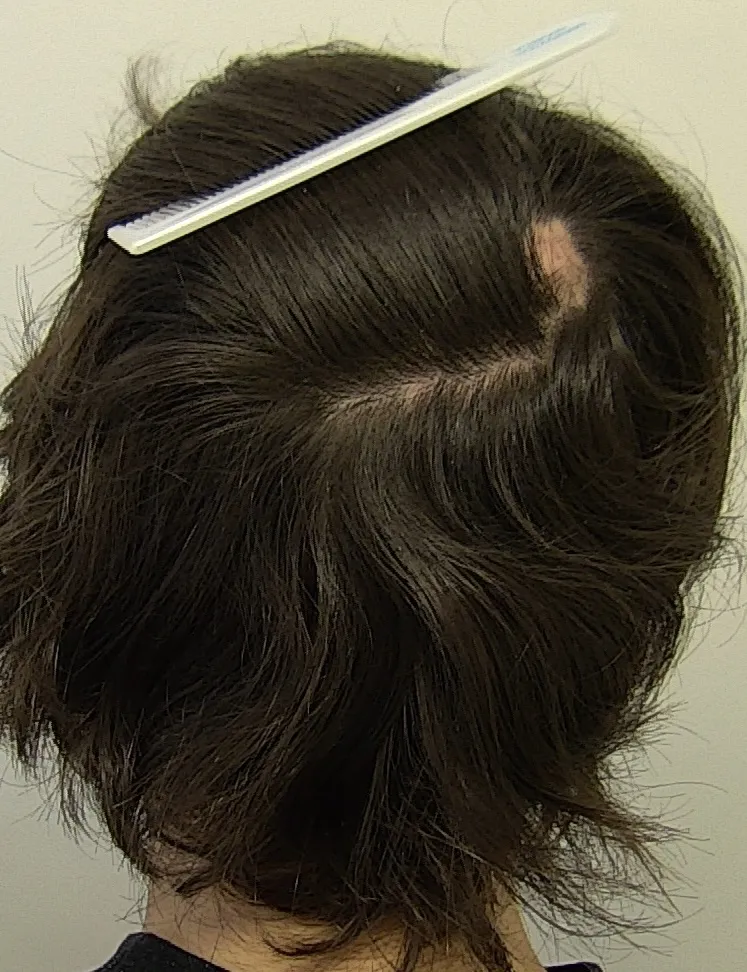
Il lichen planopilare colpisce più frequentemente le donne di età >55 anni. E’ un'alopecia cicatriziale linfocitaria primaria, di tipo autoimmune, in cui cellule T CD8+ attaccano l'infundibolo e l'istmo del follicolo, sede delle cellule staminali del follicolo, portando a una distruzione follicolare irreversibile. Il paziente giunge generalmente all’osservazione perché ha notato aree alopeciche di forma e contorni irregolari, più spesso localizzate alla sommità del capo (Fig. 3), spesso associate a intenso prurito.
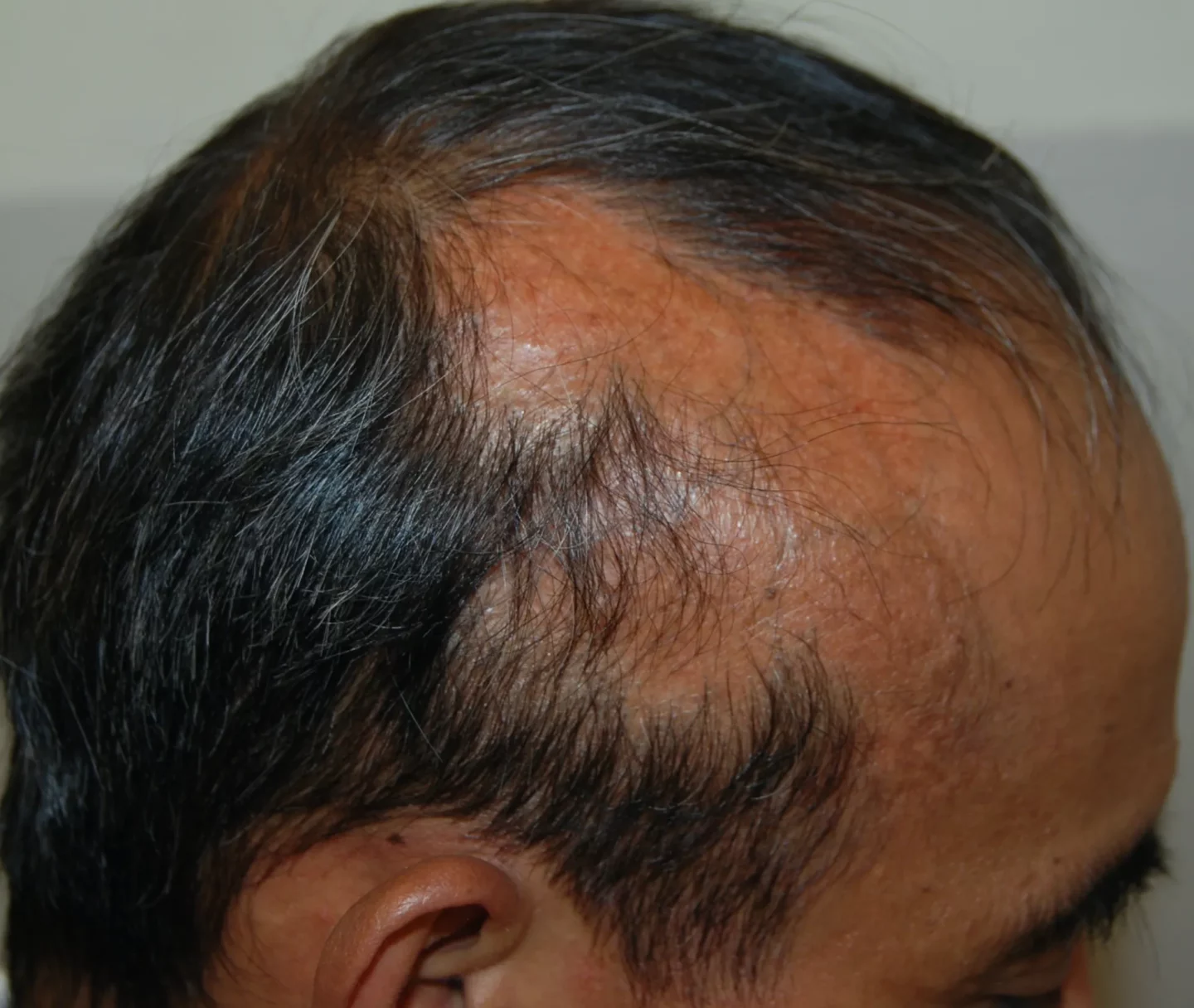
In alcuni casi sono visibili già ad occhio nudo i segni di fase attiva-progressiva della malattia: piccole papule eritematosi follicolari, cheratosiche, che circondano i peli presenti alla periferia delle chiazze (Fig. 4).
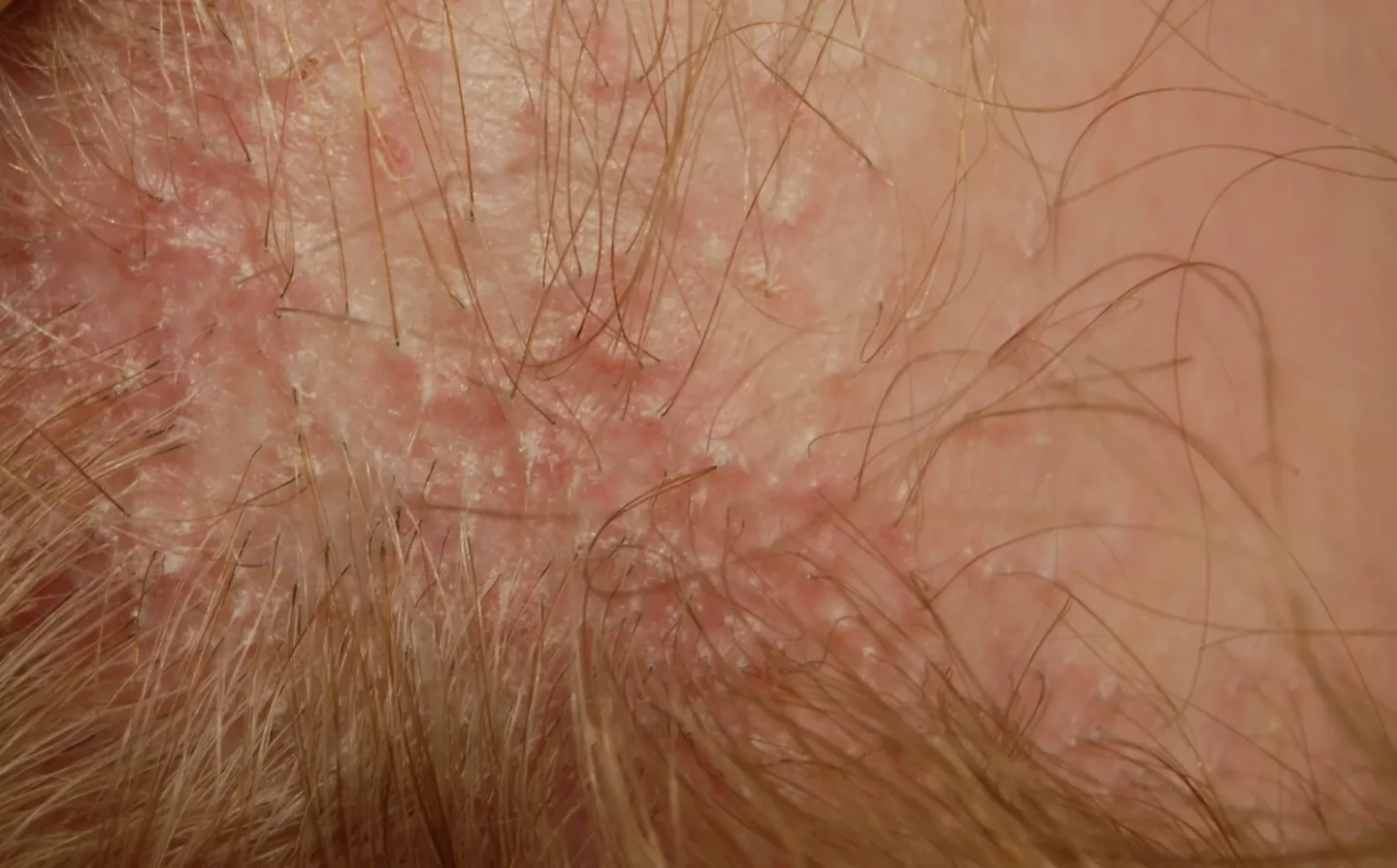
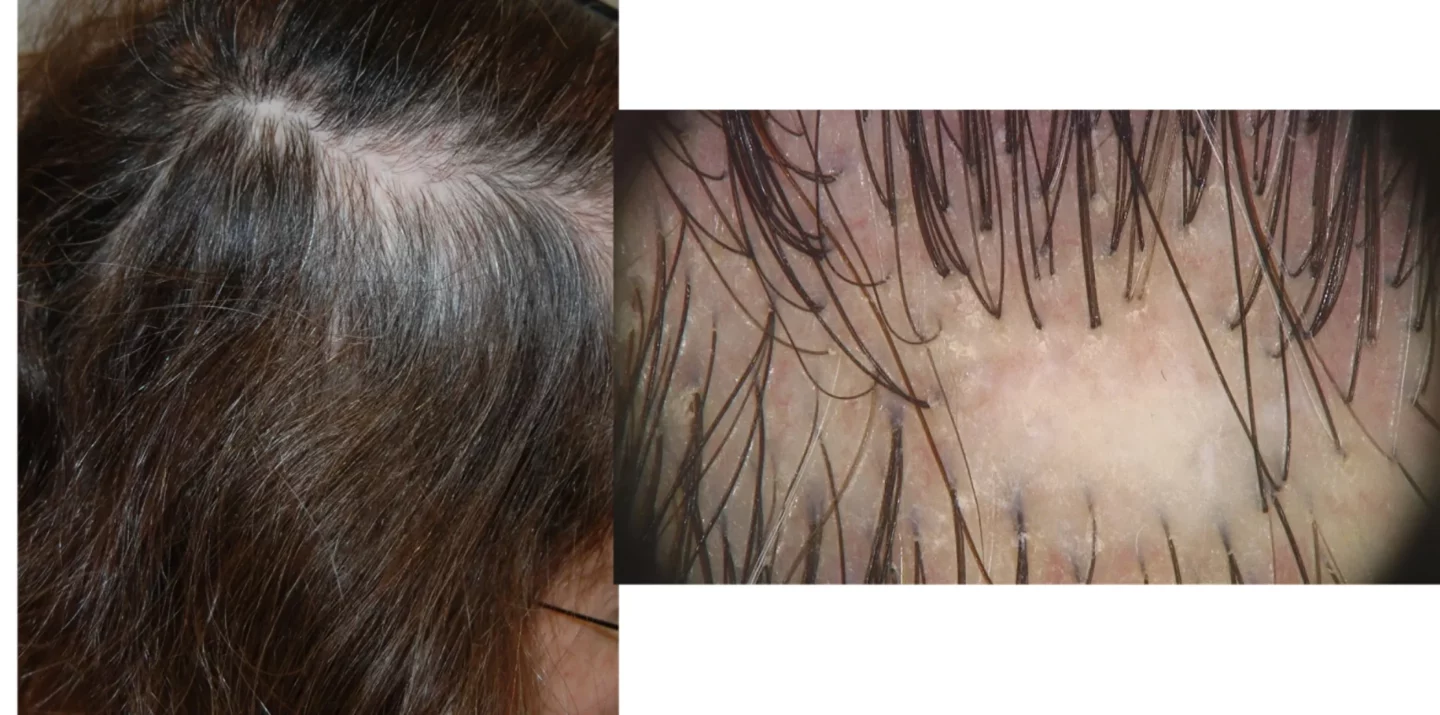
L’ipercheratosi follicolare è facilmente apprezzabile al tatto, e bene evidente alla tricoscopia (Fig. 5).
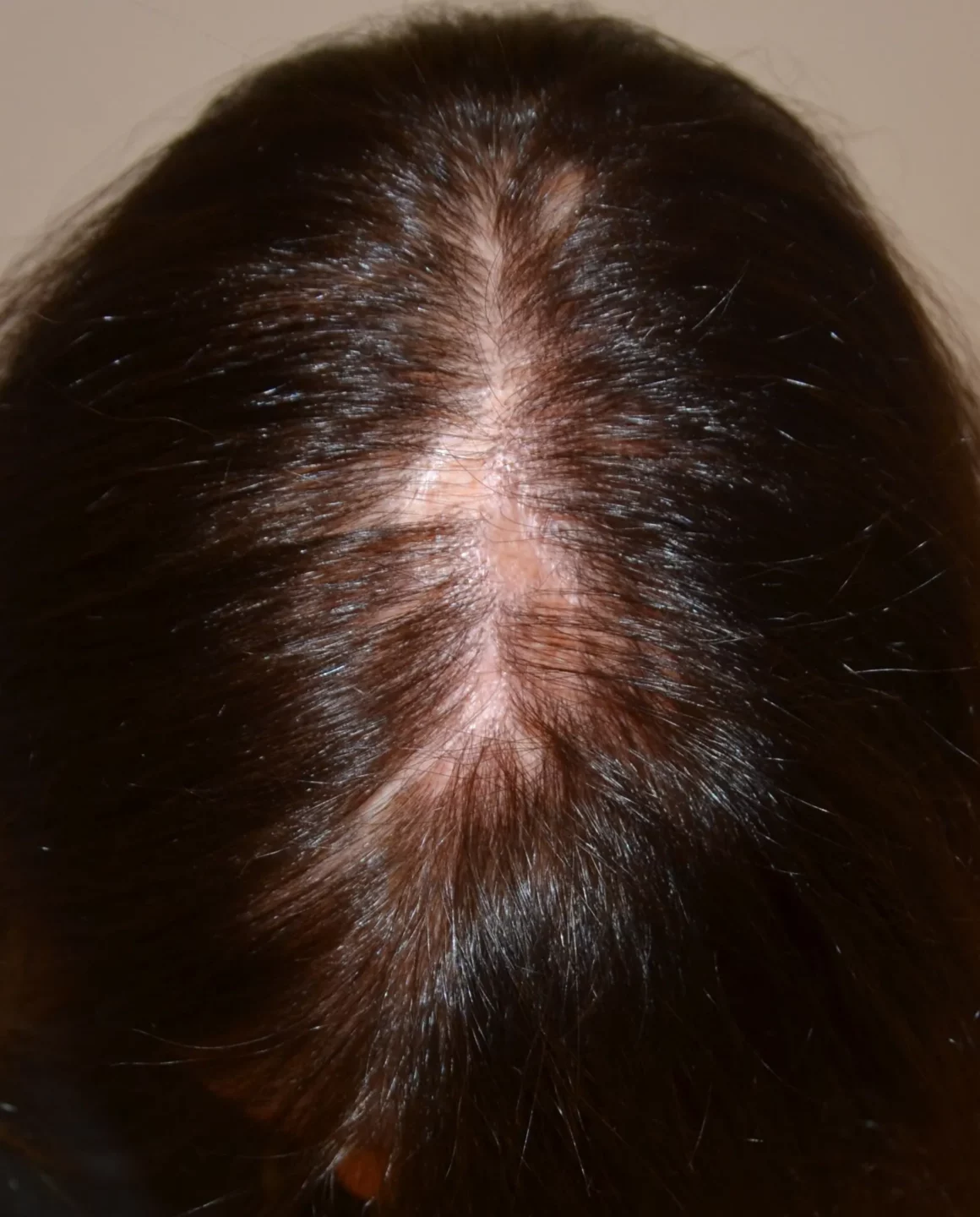
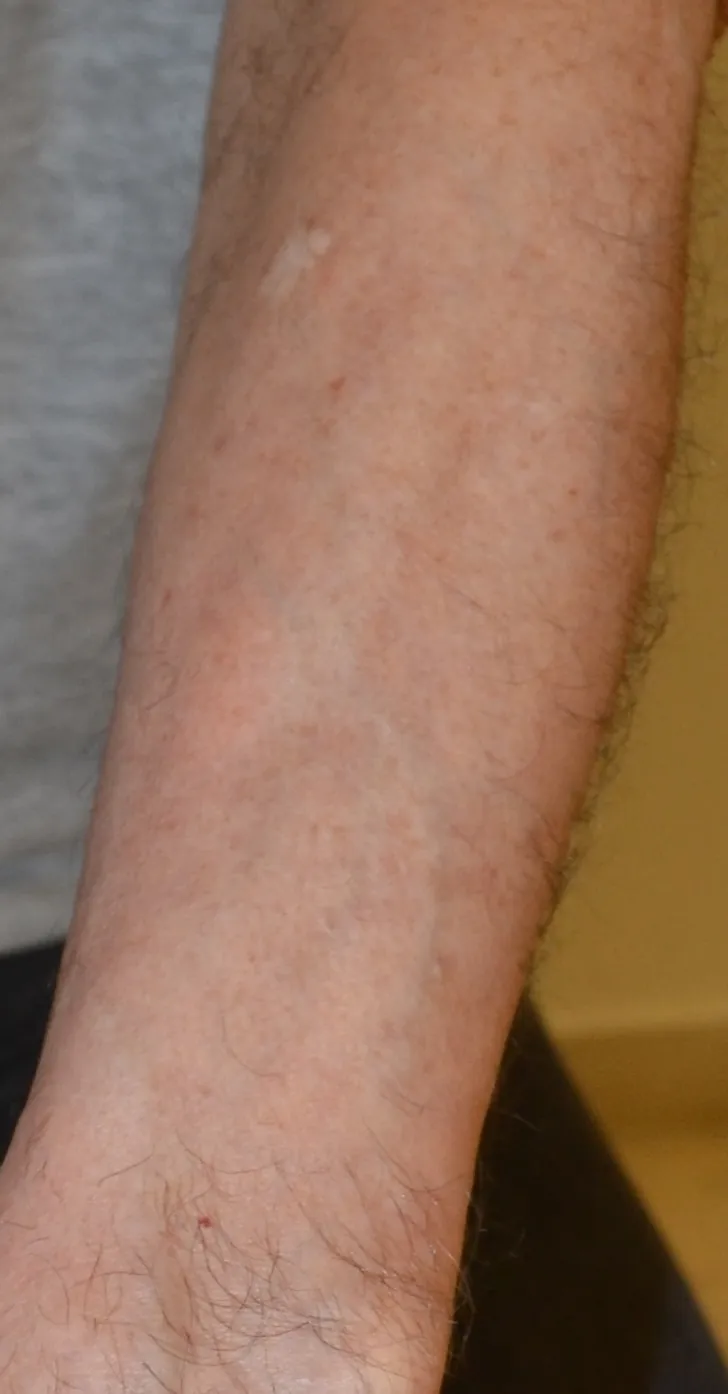
La valutazione del paziente deve sempre ispezionare tutto il capo, perché è possibile un interessamento anche delle aree laterali e posteriore (Fig. 5), e dell’attaccatura temporo-parietale, tipica della variante di LPP denominata alopecia fibrosante frontale. Raramente il LPP è esteso ad aree pilifere, incluse ascelle e pube e arti (Fig. 6)
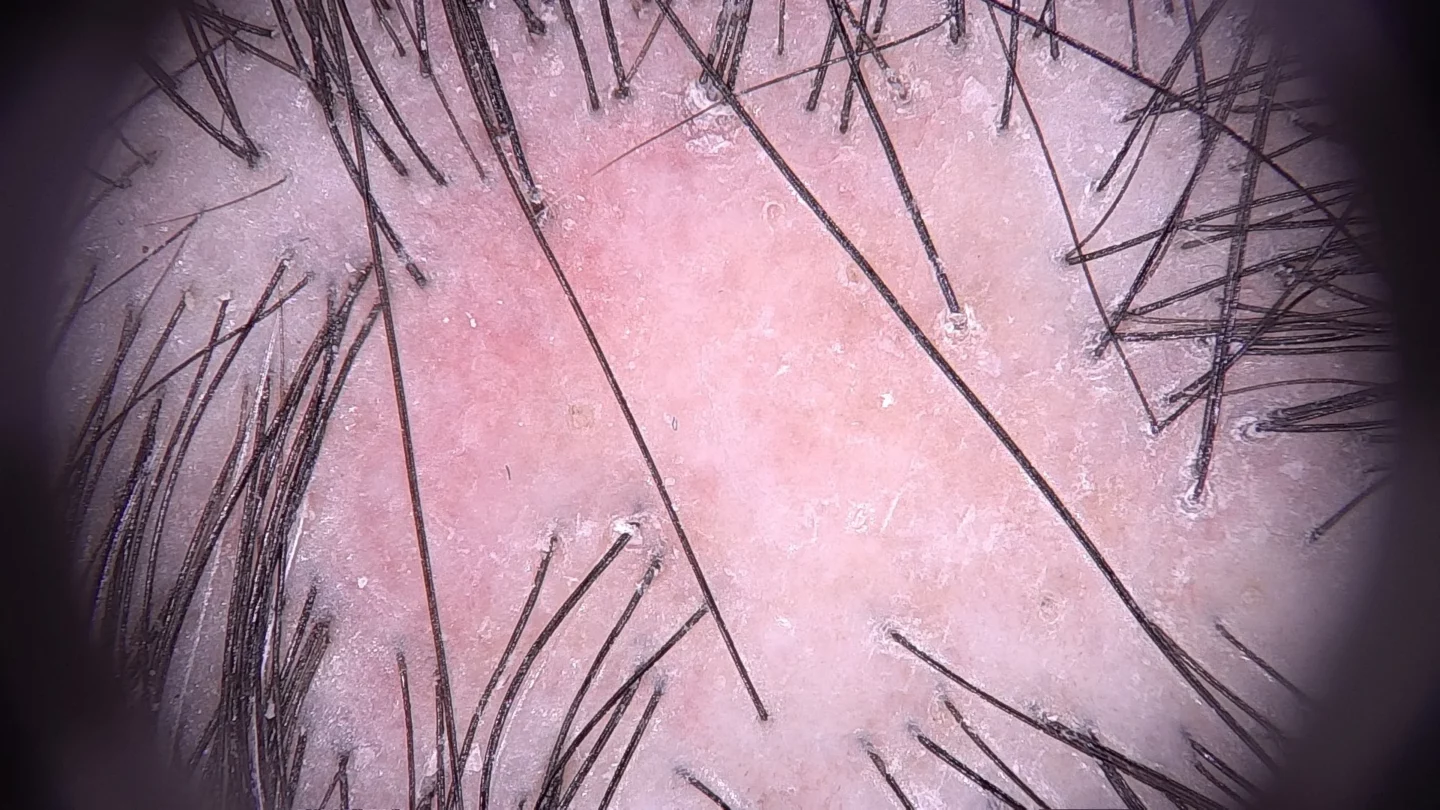
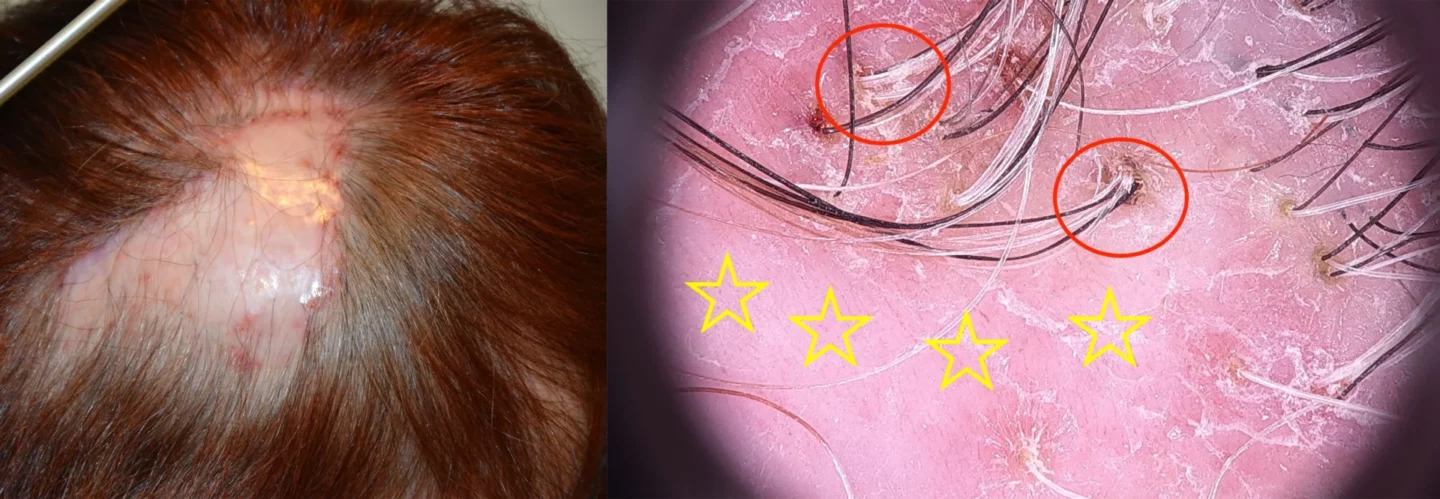
La tricoscopia aiuta la diagnosi e spesso evita di effettuare una biopsia per esame istologico. Oltre all’assenza di osti follicolari, evidente al centro della chiazza e segno di alopecia cicatriziale, i segni indicativi della diagnosi si osservano ai bordi e sono eritema e piccole squame bianche ad anello attorno all’emergenza dei capelli (Fig. 7).
La terapia del LPP è a base di tarmaci immunomodulatori, come corticosteroidi, e di idrossiclorochina. La valutazione della risposta alla cura si basa sulla assenza di allargamento delle chiazze, scomparsa del prurito, negativizzazione del pull test e della riduzione dei segni infiammatori tricoscopici.
Le follicoliti decalvanti
Si tratta di una forma di alopecia cicatriziale neutrofilica, che colpisce giovani adulti, e si presenta con 1 chiazza cicatriziale al vertice ad espansione centrifuga, circondata da segni infiammatori, asintomatica nella maggior parte dei casi.
La causa è sconosciuta, ma si ritiene importante la risposta immunitaria del paziente nei confronti dei batteri di superficie.
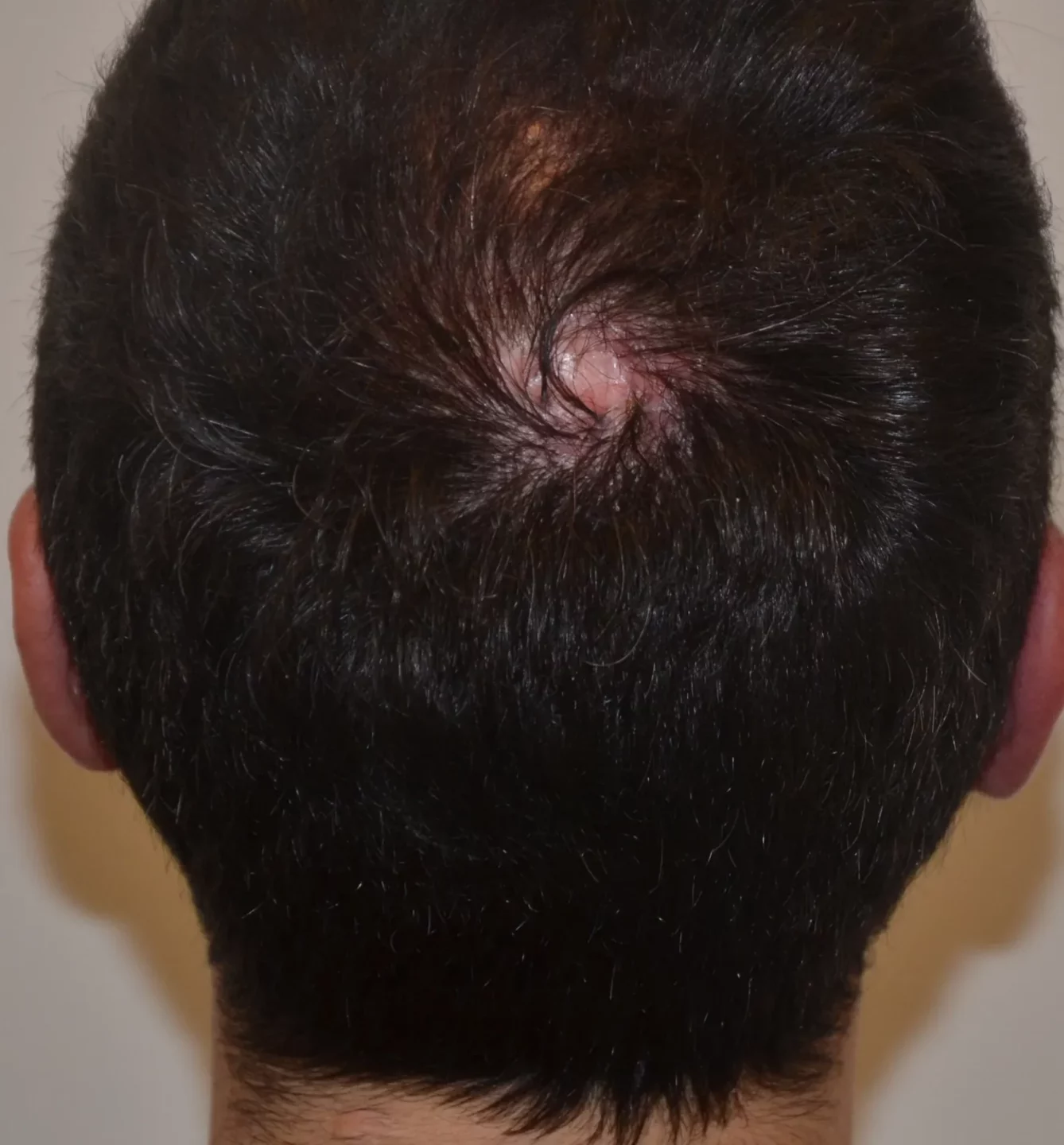
L'osservazione clinica permette di vedere la cicatrice centrale e i segni infiammatori più o meno marcati in periferia.
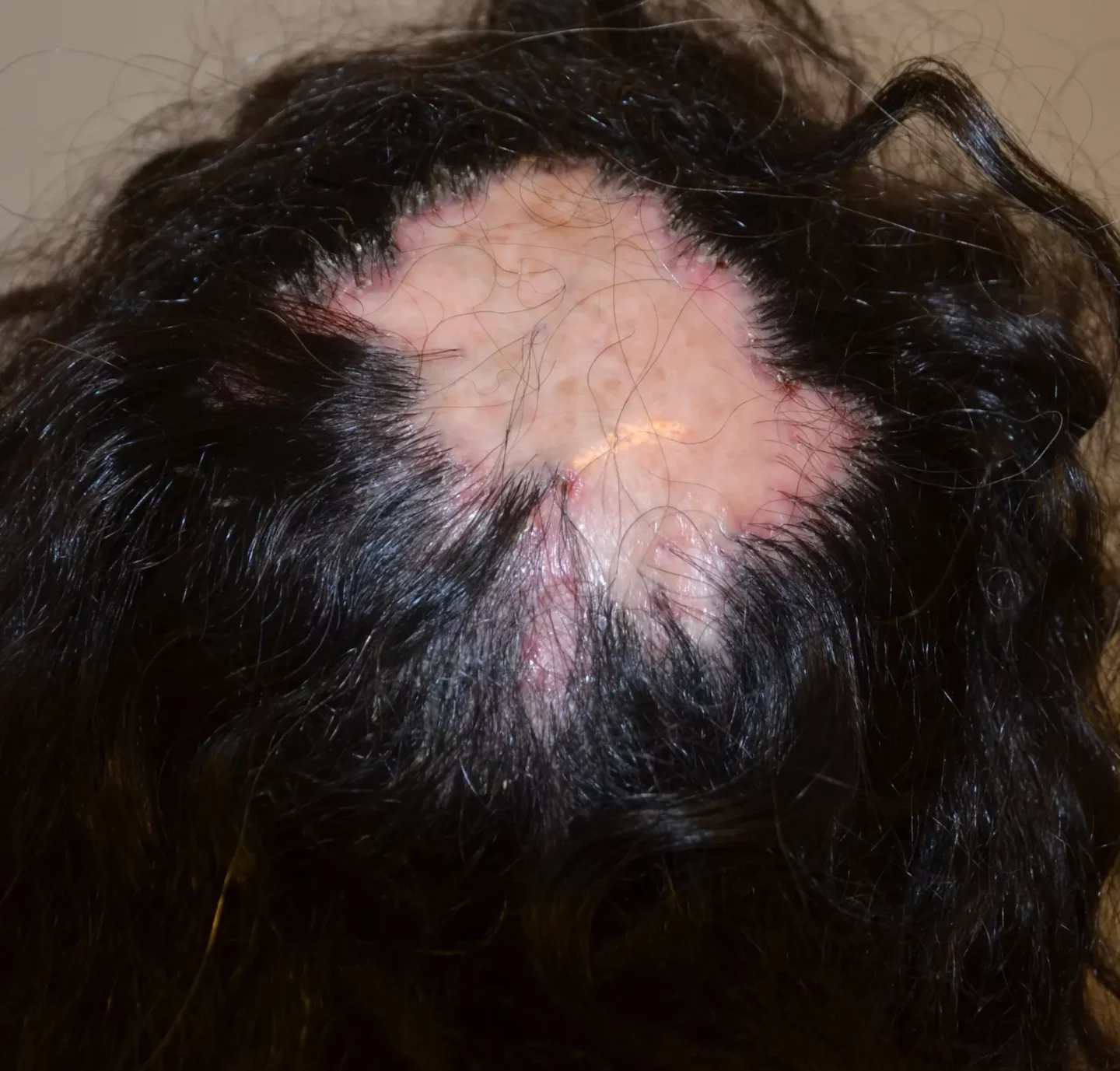
Con la tricoscopia è facile fare la diagnosi perché si osservano i segni diagnostici: le follicoliti a ciuffo. Si tratta di ciuffi di più di sei capelli, a volte anche >20, che emergono dallo stesso ostio follicolare, come risultato della estesa fibrosi cicatriziale che raggruppa i follicoli assieme, come un mazzo di fiori (Fig. 10 e 11).

Le follicoliti decalvanti sono l'unica malattia in cui un'accurata osservazione tricoscopica permette la diagnosi evitando la biopsia per l'esame istologico.
La terapia è solitamente efficace nell'eliminare i segni acuti infiammatori, come pustole e croste giallo rosse, e nel bloccare l'espansione della chiazza cicatriziale. E’ necessario un trattamento iniziale ‘di attacco’ e una cura di mantenimento successiva. Come terapia iniziale, sono molto efficaci gli antibiotici sistemici della famiglia delle tetracicline sia per l'effetto antimicrobico sia per l'effetto antinfiammatorio. È sempre importante è agire anche localmente con farmaci antinfiammatori e con shampoo ad effetto antimicrobico, continuati nel tempo con trattamento di mantenimento.
La cellulite dissecante del cuoio capelluto
La cellulite dissezionante (DC) è una dermatosi cronica neutrofila caratterizzata dallo sviluppo di noduli dolorosi che vanno incontro a suppurazione ed evolvono in alopecia cicatriziale. Colpisce prevalentemente gli adulti maschi, tra i 20 e i 40 anni, e può associarsi ad altre localizzazioni di nodulo suppurativi: a livello inguinale o in altre aree (idrosadenite suppurativa, acne conglobata).
Si ipotizza che l'eziologia della DC implichi una cheratinizzazione follicolare difettosa, che provoca occlusione e rottura del follicolo, infiammazione e conseguente distruzione definitiva del follicolo e alopecia cicatriziale.
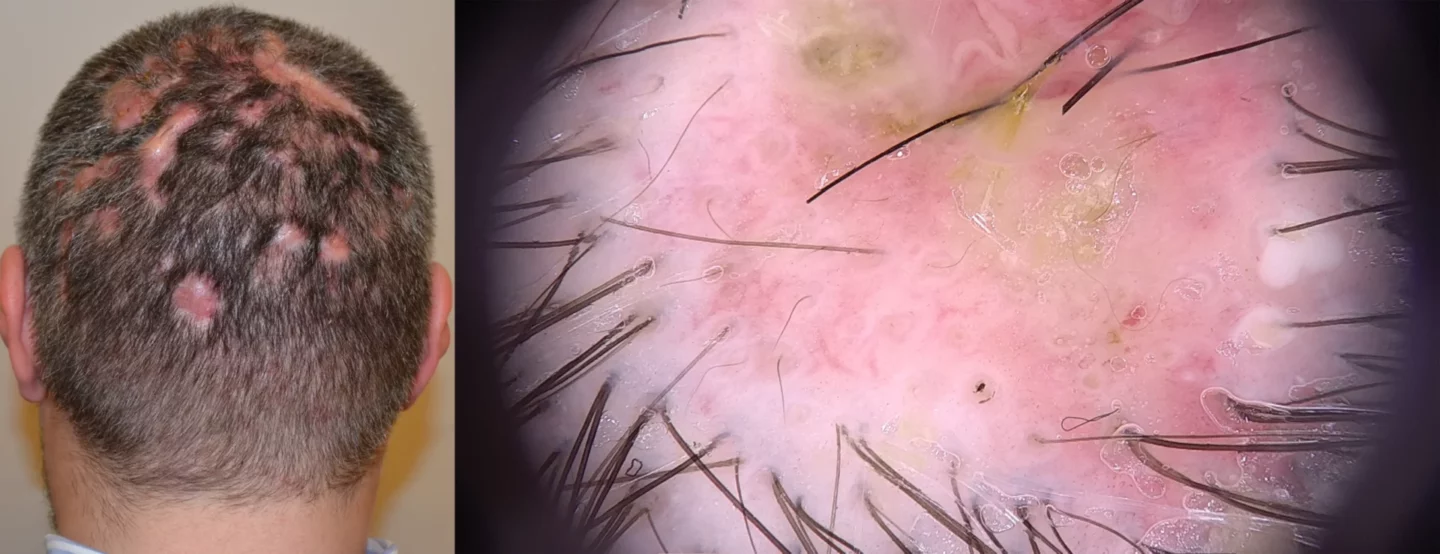
La sede più comunemente interessata è quella posteriore del capo, con la comparsa di una o più formazioni nodulari, molli alla palpazione e dolorose, al di sopra delle quali si forma una chiazza alopecica, inizialmente reversibile (Fig. 12). Oltre all'osservazione clinica e alla tricoscopia, per la diagnosi in questa fase è molto importante anche la palpazione, che permette di individuare il nodulo sottostante all'area alopecica.
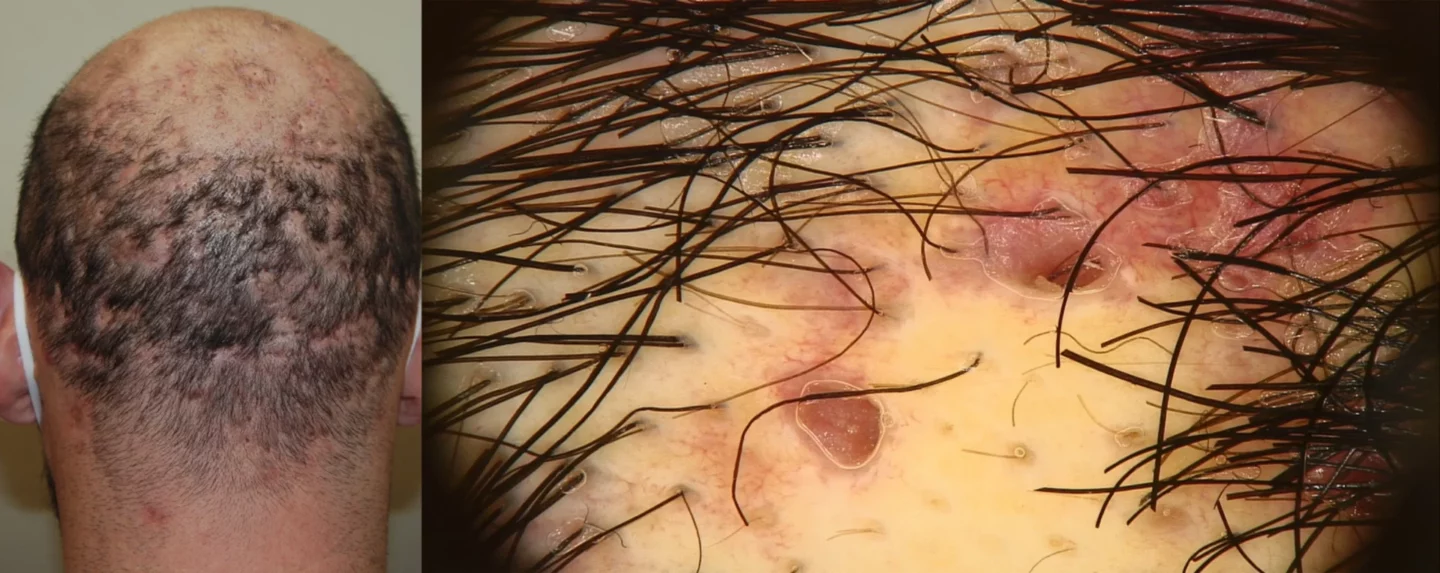
L’aggravamento della malattia porta alla comparsa di un numero elevato di noduli, che comunicano fra loro con tragitti sottocutanei e si aprono all’esterno con fistole suppuranti (Fig. 13).
Il dolore causato dagli ascessi, e le chiazze di noduli alopecici causano un forte impatto sulla qualità della vita, e l’intervento terapeutico deve essere effettuato precocemente, anche per limitare il più possibile l’evoluzione cicatriziale (Fig. 14).
La terapia di prima linea della DC include antibiotici sistemici, corticosteroidi intralesionali e sistemici, retinoidi orali (isotretinoina) e drenaggio meccanico e terapia chirurgica degli ascessi.
I trattamenti emergenti comprendono agenti biologici e inibitori Janus chinasi.